ヘルスケア収益サイクル管理市場 概要
MRFRの分析によると、ヘルスケア収益サイクル管理市場(RCM)の市場規模は2024年に516億米ドルと推定されています。ヘルスケア収益サイクル管理業界は、2025年に565.1億米ドルから2035年までに1,403.1億米ドルに成長すると予測されており、2025年から2035年の予測期間中に年平均成長率(CAGR)は9.52を示しています。
主要な市場動向とハイライト
ヘルスケア収益サイクル管理市場は、技術の進歩と進化する支払いモデルによって推進される堅調な成長を経験しています。収益サイクル管理(RCM)は、ヘルスケア組織のプロセスです。
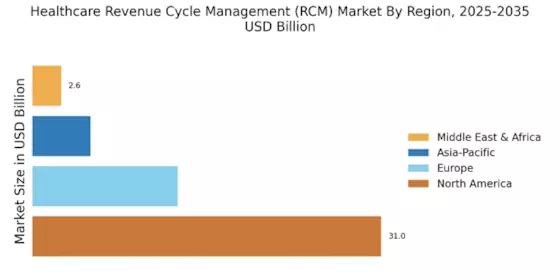
- 北米は2024年に60.08%のシェアを保持しており、先進的なヘルスケアITインフラによって推進されています。
- ヨーロッパは2024年に152.97億米ドルの価値を持つ30%のシェアを占めています。
- 統合ソフトウェアは63%のシェアを持ち、統一された財務および臨床ワークフロー管理ソリューションの需要によって推進されています。
- クラウドベースの展開は66%のシェアを占め、スケーラビリティとリアルタイムデータアクセスの利点によって支えられています。
市場規模と予測
| 2024年の市場規模 | 51.6(米ドル十億) |
| 2035年の市場規模 | 140.31(米ドル十億) |
| CAGR(2025 - 2035) | 9.52% |
主要なプレーヤー
オプタム(米国)、サーナー(米国)、マッケソン(米国)、オールスクリプト(米国)、アセナヘルス(米国)、R1 RCM(米国)、コグニザント(米国)、eCatalyst Healthcare Solutions(米国)